La Fundación “la Caixa” impulsa el primer gran proyecto europeo de placenta artificial

Antonio Vila, director general de la Fundación ”la Caixa”; Josep Maria Campistol, director general del Hospital Clínic de Barcelona; Manel del Castillo, director gerente del Hospital Sant Joan de Déu; Eduard Gratacós, director de BCNatal y líder del proyecto, y Àngel Font, director corporativo de Investigación y Salud de la Fundación ”la Caixa”, presentaron el proyecto disruptivo de placenta artificial, único en Europa. Su objetivo es aumentar la supervivencia y minimizar las graves secuelas neurológicas que sufren la mayoría de recién nacidos prematuros extremos, más de 25.000 en Europa cada año, y, a su vez, mejorar su calidad de vida y la de sus familias.
Aunque más del 90% de los embarazos llegan a término con normalidad, la vida fetal sigue siendo una de las fases de mayor riesgo para el ser humano. Uno de los principales problemas no resueltos aún es la prematuridad extrema (seis meses o menos), que afecta a 25.000 familias cada año solo en Europa. A pesar de los avances médicos, importantes estudios recientes en Suecia y Estados Unidos señalan que no se han conseguido mejoras claras en los últimos 20 años. La supervivencia es baja, entre el 25 y el 75%, y el 75-95% de los supervivientes presentan secuelas.
La razón de estos datos es que, antes de los seis meses de embarazo, los pulmones, los intestinos y el cerebro del feto están poco desarrollados. Un recién nacido prematuro extremo es, en realidad, un feto que debe sobrevivir en un entorno muy antinatural. Con menos de 1.000 gramos de peso, cambios de temperatura, respiración mecánica y alimentación por sonda, su sistema nervioso, pulmones, corazón, intestinos y riñones sufren un gran estrés, que puede ocasionar graves secuelas en la edad infantil y adulta.

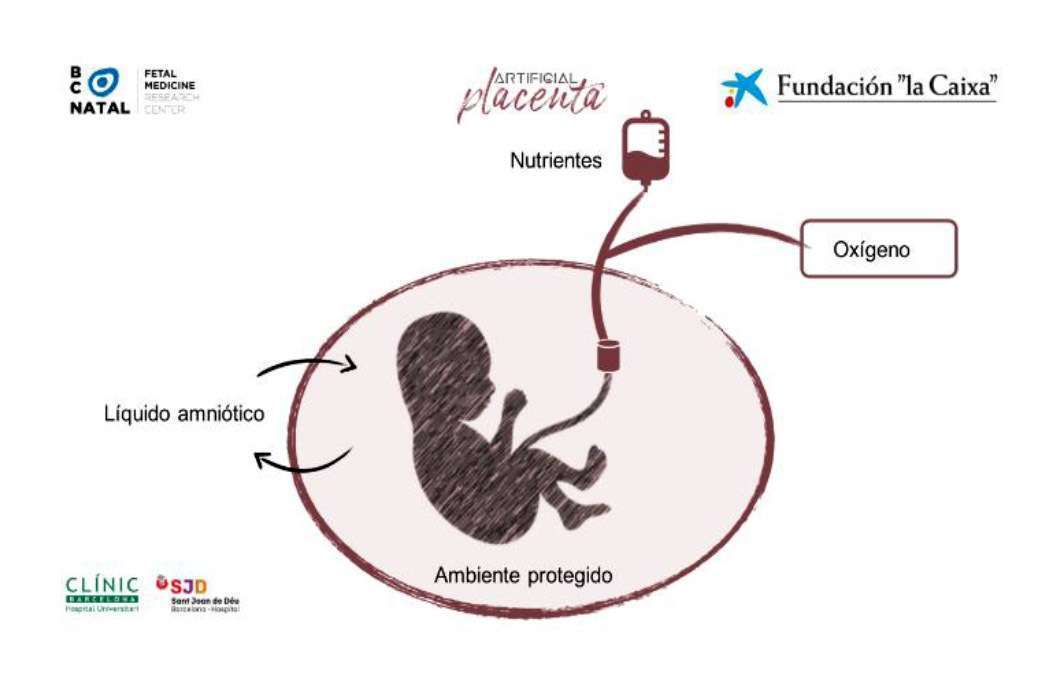
Aunque la idea de una placenta artificial tiene más de 60 años, solo en los últimos diez años los avances existentes han dado pie a pensar en su aplicación real en la actualidad. El proyecto de placenta artificial representa un gran reto médico y tecnológico, ya que es necesario transportar con éxito un feto de entre 500 y 1.000 gramos desde el útero materno hasta una bolsa artificial donde, rodeado de líquido, su cordón debe seguir recibiendo oxígeno y alimentos.
El Dr. Gratacós ha asegurado que “es uno de los proyectos de investigación más disruptivos y singulares que se pueden realizar hoy en medicina fetal. Solo disponer de una plataforma experimental como la que se va a construir ya permitirá investigaciones paralelas de gran importancia para entender el desarrollo fetal normal y anormal”. Y asegura: “Esto ampliará la capacidad de atraer inversión para I+D+I en Barcelona, Cataluña y España”.
La Fundación “la Caixa” destinará cerca de siete millones de euros a este proyecto pionero, que se desarrollará en dos fases a lo largo de cinco años. La primera fase se centrará en el desarrollo y la validación experimental, mediante el uso de un modelo animal ovino, para más adelante trasladarlo a la práctica clínica si se cumplen los indicadores de éxito. En la segunda fase, se evaluarán los efectos ya a largo plazo en el desarrollo cerebral, cardíaco, pulmonar y metabólico, y se introducirán mejoras principalmente en el ambiente y la nutrición para conseguir el mejor sistema. Una vez realizadas estas evaluaciones, se iniciarán los pasos para transferir el sistema a una aplicación clínica, incluyendo la valoración de todos los aspectos éticos e incorporando la opinión y la experiencia de familias que han tenido un bebé prematuro.

En la placenta artificial, el neonato estará situado en un entorno físico líquido, lo más parecido al útero materno, dentro de un recipiente blando realizado con materiales biocompatibles, y protegido de sonidos y luces, aunque se reproducirán sonidos similares a los del útero materno. Estará conectado, a través de su cordón umbilical, a un oxigenador desarrollado y adaptado especialmente para el feto, que le aportará la cantidad necesaria de oxígeno. A través de este cordón, recibirá también nutrientes, hormonas y otras sustancias que el feto recibe de la madre o que produce directamente la placenta, y que son esenciales para su correcto desarrollo. El bebé estará monitorizado continuamente, siempre de forma no invasiva, mediante ecografía del flujo sanguíneo, la presión arterial y la frecuencia cardíaca, pero también se utilizarán microsensores en el líquido amniótico o el cordón umbilical.
Con esta, ya son diez las líneas de investigación en las que ha colaborado la Fundación “la Caixa”, y a las que ha destinado 6,5 millones de euros.
El grupo de investigación interdisciplinario de BCNatal, liderado por el Dr. Gratacós, lleva ya dos años trabajando en este proyecto, en el que ya han desarrollado los componentes principales de la placenta. Para llevar a cabo la iniciativa, se contará con la colaboración de decenas de profesionales de los hospitales Sant Joan de Déu y Hospital Clínic de Barcelona, y con la participación de varios centros tecnológicos de Barcelona, incluidos, entre los más relevantes, el Instituto Químico de Sarrià (biomateriales), la Universidad Politécnica de Cataluña (robótica e inteligencia artificial) y el Instituto de Bioingeniería de Cataluña (microsensores). Además, el proyecto contará con varios comités supervisores que integran a expertos no médicos (en derechos reproductivos y bioética, entre otros), y a madres y padres de niños prematuros.
BCNatal es un centro conjunto en el marco de la Agrupación Sanitaria Sant Joan de Déu- Hospital Clínic. Es una de las mayores áreas clínicas maternofetales y neonatales de Europa y pionero en clínica e investigación en cirugía fetal. El centro recibe médicos de los cinco continentes para formación especializada, y se sitúa entre los de mayor producción científica internacional en su campo.

El proyecto ha pasado por un proceso de evaluación internacional regido por los estándares más exigentes para este tipo de iniciativas. Los evaluadores, de reconocido prestigio internacional, pertenecen a cinco países: Australia, España, Israel, Portugal y Reino Unido. Todos ellos coincidieron en la excelencia de la estrategia científica diseñada, la magnitud del problema, y en la necesidad de soluciones alternativas como la placenta artificial. Asimismo, destacaron que BCNatal era uno de los pocos centros del mundo, y seguramente el único en Europa, con capacidad para llevar a cabo un proyecto de este calibre.

En este momento existen solo tres grupos en el mundo (Filadelfia y Michigan, Estados Unidos, y Australia y Japón) que han desarrollado modelos experimentales en este sentido, con avances significativos en los últimos años.

La razón es que su realización es de difícil ejecución en la práctica. Por un lado, requiere una gran masa crítica, solo posible en grandes hospitales que trabajen en entornos biotecnológicos potentes. Además, son proyectos que pueden necesitar la participación de más de 100 personas y de numerosos expertos en campos muy variados. Por otro lado, se trata de un proyecto de muy elevado coste, por lo que resulta muy difícil conseguir la financiación necesaria para su realización.








